难治性哮喘,是指确诊哮喘的患者尽管已使用 GINA4-5 级治疗(如中/高剂量吸入激素+二线控制药物,维持性口服激素) 依然不能达到控制,或需要这种治疗以维持良好的症状控制并降低急性发作风险。
但哮喘症状得不到控制并不意味着一定是难治性哮喘,因为在很多情况下,由于不正规的吸入技术、依从性差、吸烟、合并症或误诊等可变更因素,哮喘看起来难以治疗。
在 2019 年 9 月 7 日的中华医学会呼吸病学年会上,中山大学附属第五医院的刘晶教授通过一系列的病例分享为我们解析了「难治性哮喘的诊治流程」。
难治性哮喘的诊治可根据下图的流程:
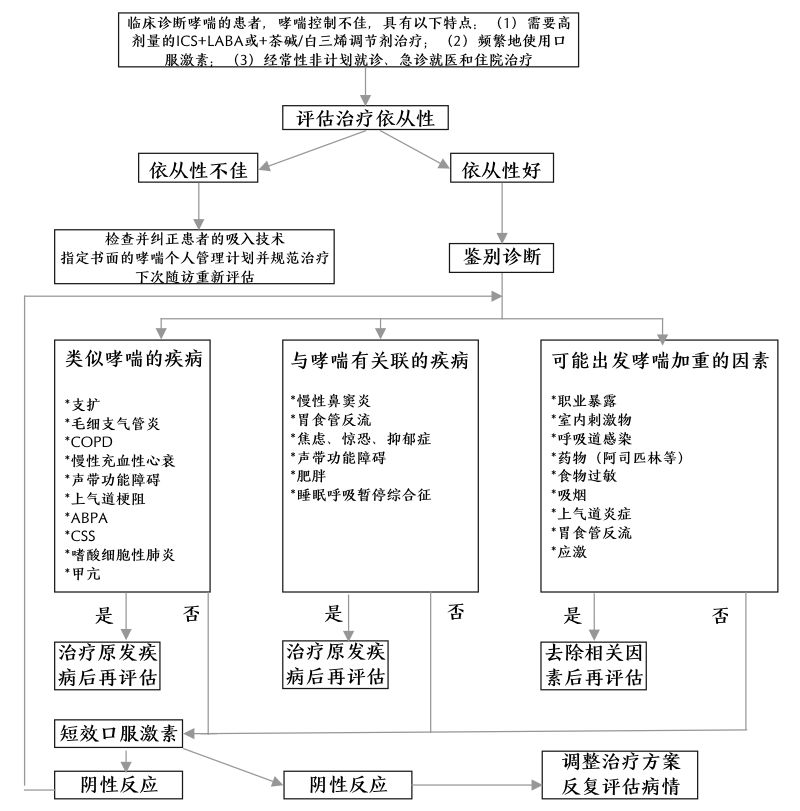
(点击查看大图)
下面我们就通过一系列的病例,来讲一讲难治性哮喘的鉴别诊断具体该怎么做。
病例 1
1. 病史:
男,68 岁,农民,阵发性喘息约 10 年,诊断哮喘 5 年。间断应用舒利迭 (50/250ug)1 吸 BID 约 2 年,后更换为信必可都保(4.5/l60ug)2 吸 BID,联合噻托溴铵,近一个月喘息症状持续每日需沙丁胺醇 4-6 喷。
既往 1 年内多次急诊就医,曾应用全身激素 1 次。查体:一般状态差,P 95 次/分,R 29 次/分,BP 120/70 mmHg,双肺可闻及散在干罗音。余查体未见明显异常。
2. 影像学检查:肺 CT 双肺纹理增多,紊乱。

3. 肺功能:FEV1 = 50% ,FEV1/FVC = 54%,改善率 35%,FENO46。
4. 免疫相关:IgE 230, 血 ESO 025*109/L。
这名患者已确诊为哮喘,在高阶梯治疗的前提下哮喘控制测试(ACT)评分仅 17 分,是否能诊断为难治性哮喘呢?
通过详细询问病史并检查药物使用情况发现,患者对吸入装置的使用有错误的地方。进一步仔细询问还发现患者对哮喘疾病了解不足,担心药物副作用,有时症状改善就会少吸一点。
所以这名患者只是依从性差,并非真正的难治性哮喘。我们对这名患者进行了再教育,后续的控制情况逐渐转好。
一项调查显示,我国有 39.4% 的成人哮喘患者未控制,但仅 3.4% 是真正的难治性哮喘。因此当怀疑一名患者有难治性哮喘时,首先要评估患者既往治疗的依从性。
病例 2
本例患者也是反复喘息,入院前胸片和肺 CT 如下所示:
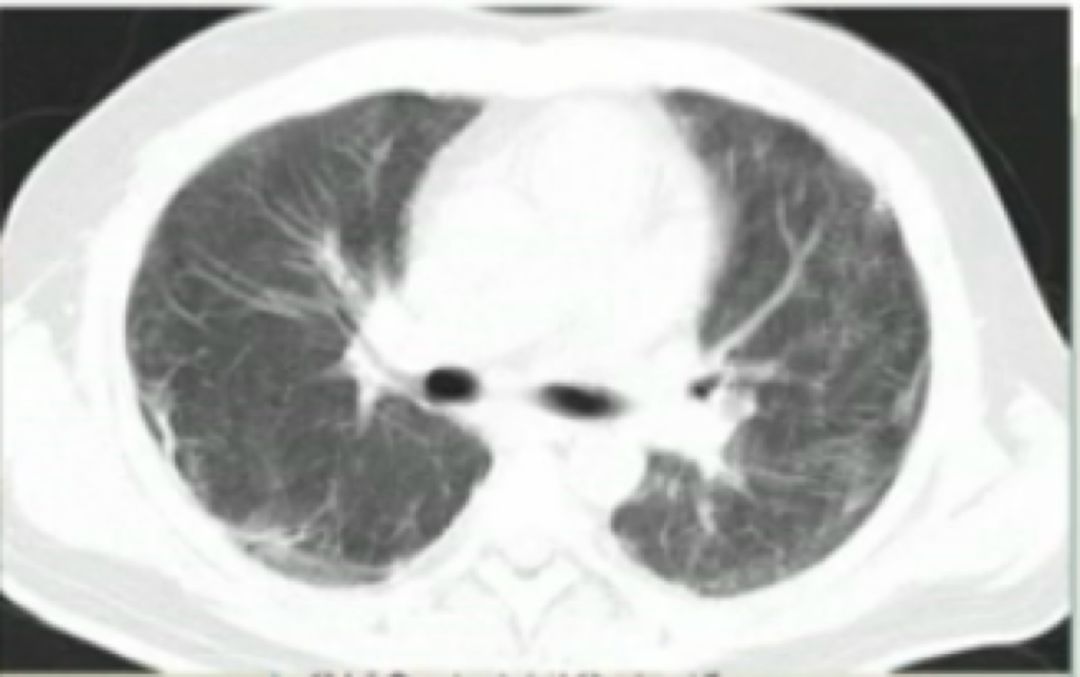
入院三天后,患者呼吸困难加重,BNP 指标也很高。
复查 CT 如下:
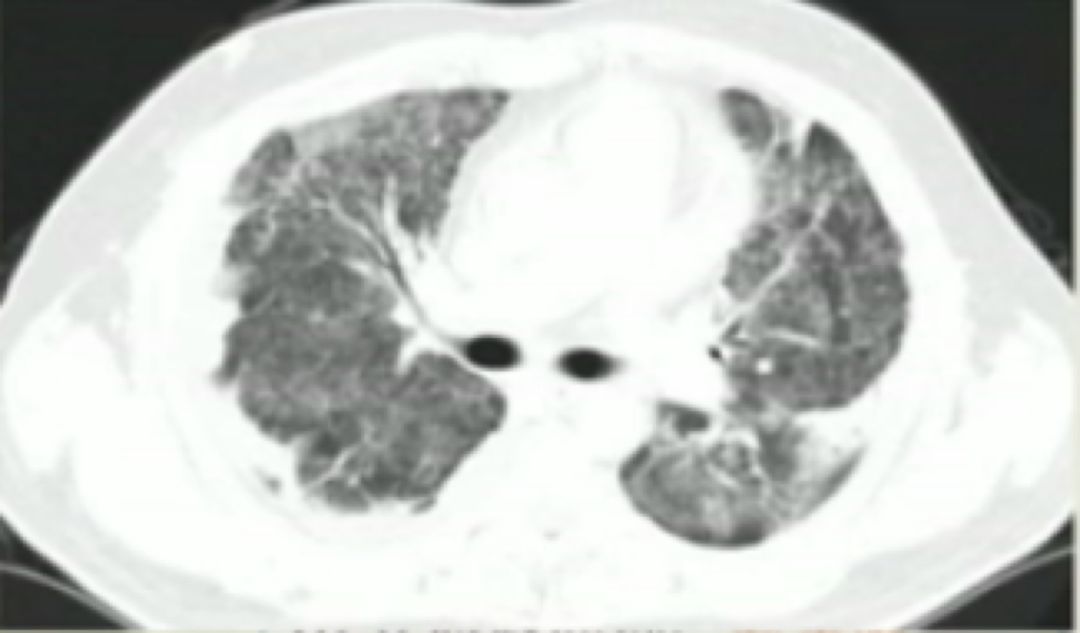
于是我们给予该患者抗心衰治疗,患者症状随之缓解。
因此,我们对于一些不典型、隐匿的心衰患者,应当警惕。
病例 3
哮喘患者,反复喘息发作,控制不佳。遂加大吸入剂量并给予口服激素,仍然控制不理想。
就诊我院后行 CT 检查,发现上气道有明显狭窄:
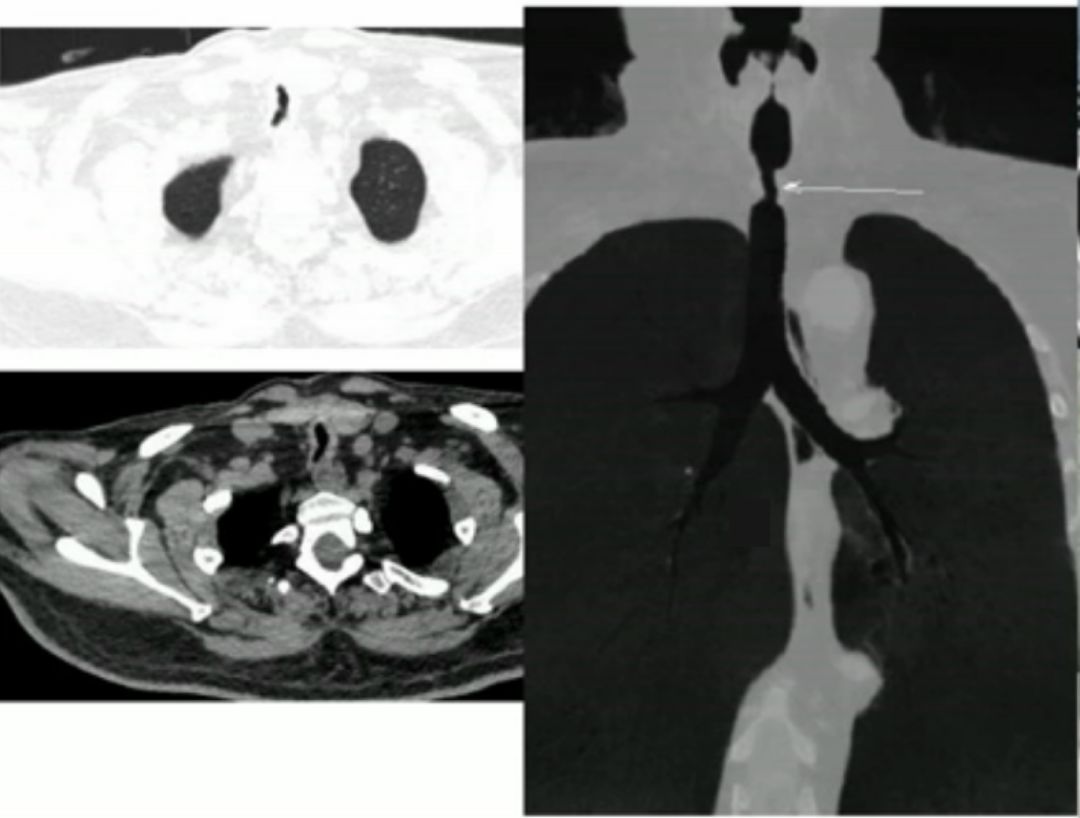
追问病史得知该患者有心脏疾病,之前在做介入的过程中插管超过一周,在那之后症状才开始逐渐加重。所以气道梗阻才是喘息的真正原因。
因此我们诊断难治性哮喘,需排除上气道梗阻的情况。
病例 4
1. 病史:女,37 岁,文职,阵发性喘息约 2 年,自述诊断哮喘 1 年,应用舒利迭中等剂量 ICS+LABA 半年,后更换为高剂量 ICS+ LABA,联合多索茶碱片,依从性较好,仍间断喘息发作。既往 1 年内 2 次急诊就医,曾应用全身激素 2 次。
2. 查体:双肺可闻及广泛干罗音。余查体未见明显异常。
3. 影像学检查:肺 CT 显示有斑片影和小结节
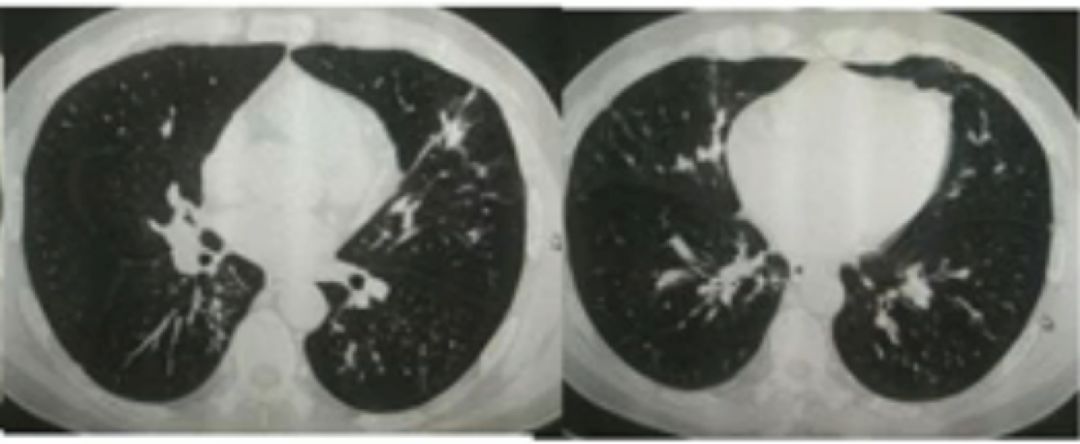
4. 肺功能:FEV1 = 42%,FEV1/FVC = 62%,改善率 24%,FENO 62。
5.免疫相关:IgE 1005IU/ml, 烟曲霉菌特异性 IgE+,血常规 EOS 0.65*109/L。
该患者总 IgE 超过1000IU/ml,烟曲霉菌特异性 IgE 为阳性。据此结合影像学检查,我们可以做出变应性支气管肺曲霉菌病(ABPA)的诊断。
ABPA 是哮喘鉴别诊断中非常重要的疾病。现在有越来越多的医生能够在鉴别诊断过程中意识到 ABPA,但受限于很多医院没有条件测出总的 IgE,很多 ABPA 无法得到早期诊断。
病例 5
1. 现病史:女,45 岁,教师,反复发作性喘息 6 年,加重 10 天,近 2 年来,症状反复发作,曾诊断为「支气管哮喘合并肺炎」,经短期应用激素、抗感染、平喘治疗后好转,平素规律吸入高剂量 ICS+LABA,但仍有反复喘息发作。10 天前受凉后上述症状再次加重,伴有发热。体温最高达 38.5℃。
2. 既往史:反复鼻塞、流涕、鼻痒 10 余年,多于接触冷空气、异昧后加重 ,4 年前于外院诊断「过敏性鼻炎、鼻息肉「行「全组鼻窦开放」
3. 辅检:血常规:白细胞 10.95x 109/L,中性粒细胞 53.9%,EOS 2.93*109/L(26.8%)。舒张试验阳性,ANCA 阴性。总 IgE 210 lU/mL。肺 CT:
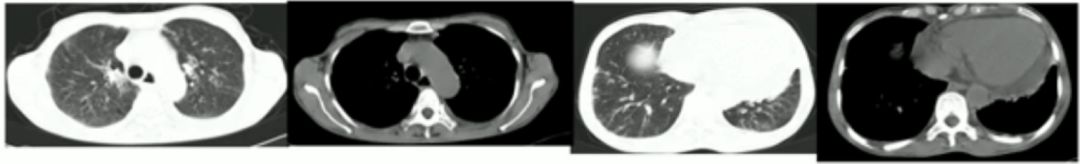
该患者嗜酸增高、总 IgE 略高,肺部 CT 有不明显的斑片影和小结节,还有少量不明显的胸腔积液和心包积液。
询问病史后我们发现了一个特异性症状,就是患者自诉此次发作伴有双上肢麻木。
于是我们加做了一个周围神经传导速的检查,结果提示双上肢正中神经损害。同时我们借阅了外院 4 年前鼻息手术病理片,提示:慢性黏膜炎,伴血管外嗜酸性粒细胞浸润。
最终诊断:嗜酸性肉芽肿性多血管炎 (eosinophilic granulomatosis with polyangiitis,EGPA)。明确诊断后给予激素联合环磷酰胺治疗,治疗效果明显。
病例 6
1. 病史:45 岁,女性,无业。阵发性胸闷,喘息 4 年,既往症状控制尚可,近半年虽然规律应用规律吸入舒利迭(5Oug/250ug ) 1 吸 2 次,甚至近 2 个月升阶梯至舒利迭(50ug/500ug ) 1 吸 2 次,仍时有症状反复,夜间胸闷、憋醒为主。无明显咳嗽、咳痰、胸痛。既往:否认其他病史。
2. 辅助检查:肺 CT:双肺纹理略增强。肺功能:FEV1 = 72%,FEV1/FVC = 81%,改善率 14%,FENO25,IgE 及 SIg E-,血常规 EOS 0.1*109/L。PEF 变异率测定:日内变异率:36%。
3. 补充检查:依从性可,过敏原无,睡眠监测阴性,24 h 食道 PH 值监测阴性。
从以上病史中我们没有发现什么明显的线索。与患者沟通后得知,患者的孩子正在准备高考,但成绩比较差。患者每次给孩子辅导功课都会感到憋闷。
于是我们对患者进行了汉密尔顿焦虑量表和抑郁量表的测试,发现她正处于明显的焦虑状态。
因此我们仍采用原阶梯治疗并加用抗焦虑药物,建议患者给患者请一个家庭教师以避免自己辅导孩子功课。治疗半个月后,症状明显改善,PEF 日内变异率降至 10%。
因此在难治性哮喘的鉴别诊断中,心理因素也是重要的一部分。
病例 7
1. 病史:48 岁,男性,文职,阵发性喘息 2 年,诊断哮喘 1 年,规律应用高剂量 ICS+LABA+ LTRA 治疗中,仍有症状反复发作。否认反酸,暖气等。既往:有过敏性鼻炎及尊麻疹病史,兄弟有哮喘病史。
2. 查体:肥胖,颈短,呼吸音粗糙,散在干罗音。
3. 辅助检查:胸片:双肺纹理增强。肺功能 FEV1 = 68%, 舒张试验阳性。FENO = 45ppb, PEF 日内变异率 24%, IgE 350U/I, ESO 0.2* 109/L。
这名患者经济条件优渥,一入院就要求使用奥马珠单抗。因为患者肥胖,我们给他做了睡眠呼吸监测,想看一下有无睡眠呼吸暂停综合征,结果是阴性的。但胸部 CT 发现该患者有食管旁裂孔疝。
于是我们给患者做了胃镜,示:食道下段充血。食管 24 小时 PH 值监测 Demeester 积分 15 分,提示有明显的反流。
最终诊断为「胃食管反流 GERD」,给予吗丁啉、奥美拉唑,联合原抗哮喘药物治疗 1 个月,效果理想。建议减肥,必要时手术。
病例 8
1. 病史:患者 45 岁,男性,务农。阵发性胸闷,喘息 4 年,既往症状控制尚可 ,近半年虽然规律应用规律吸入 ICS+ LABA,仍时有症状反复。无明显咳嗽,咳痰,胸痛。既往:否认其他病史。
2. 辅助检查:肺 CT:双肺纹理略增强。肺功能:FEV1 = 73%, FEV1/FVC = 90%,改善率 11% ,FENO 38, IgE 及 SIg E-,余未见明显异常。
评估后确认患者依从性好,吸入装置使用熟练。详细询问病史后发现,患者近半年急性发作有一定规律性,即每月大致发作一次,发作时间接近,故考虑可能定期接触某种过敏原,建议排查职业环境因素。
经过排查,患者发现自己的邻居每个月都有收集来自附近化工厂的废弃物质进行加工,且与哮喘发作的时间相一致。于是患者就和邻居进行了交涉,在邻居停止加工化工物质后哮喘症状得到了明显的改善。因此这是一例典型的职业暴露导致哮喘加重。
小结
最后,刘晶教授指出:综上这些病例提示我们,在难治性哮喘的诊断过程中,要有细心和耐心,要像一个侦探一样追寻蛛丝马迹,这样才能从根本上解决这些患者的困扰。
本文由呼呼根据刘晶教授会上发言整理。
编辑:飞腾
投稿:xiangfeiteng@dxy.cn
题图:站酷海洛
插图:会议 PPT 截图
