
著名医学教育家威廉·奥斯勒曾经说过:「发热、饥荒和战争是人类的三大敌人,而其中发热是最大的敌人。」在病例讨论中,发热待查是临床医师最烧脑的猜谜游戏,最终的答案也往往是意料之外情理之中。今天就给大家分享这样的一个病例。
病例简介
1. 患者就诊经过
患者,62 岁男性,因「盗汗 9 月,反复发热 4 月」于 2020 年 5 月 15 日入院。
2019 年 8 月,无诱因出现盗汗,燥热感,但无咳嗽、发热等表现,未就诊。
2020 年 1 月底,出现 38℃ 左右发热,伴少许咳嗽咳痰、乏力纳差。于当地医院查胸部 CT 提示「右上肺软组织影,右肺炎性改变」,血降钙素原 PCT2.77ng/ml,血白细胞总数波动在 13~17×109/L,CRP130 mg/L。
2020 年 3 月 11 日,右上肺穿刺病理提示低分化腺癌,分期 cT3NxM0。期间患者仍有反复发热,予哌拉西林他唑巴坦、万古霉素、伏立康唑抗感染,体温仍波动在 38-39℃。
2020 年 3 月 30 日行新辅助治疗,具体方案是紫杉醇+卡铂+信迪利单抗,同时继续予以抗感染。
出院后患者仍有间断低热,伴纳差便秘,双膝酸胀,2020 年 4 月 28 日无法耐受化疗,第 2 次仅予以信迪利单抗免疫治疗后出院。
但之后患者乏力纳差渐加重,体重减轻明显,仍有间断发热,再次住院治疗,予「万古霉素、头孢哌酮舒巴坦、氟康唑」联合抗感染,仍有发热,最高 39.5℃,遂转我院治疗。
(▲▼上下滑动查看完整内容)
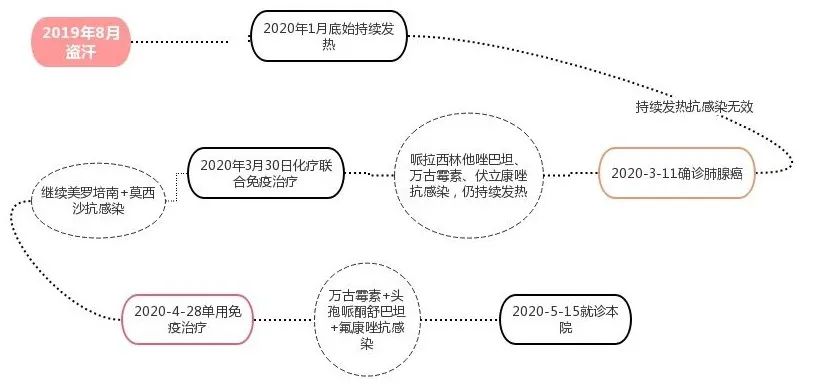
图 1:患者就诊经过一览
2. 入院后检查:
血常规:白细胞 15.3*10^9/L,中性粒细胞 80.9%,超敏 C-反应蛋白 216 mg/L
降钙素原:10.20ng/ml(参考值 0~0.5ng/ml)。
痰培养:肺炎克雷伯杆菌少量。
肿瘤指标中细胞角蛋白 19 片段 5.7 μg/L(参考值 0-3.5ug/L);AFP、NSE、PSA、SCC、CEA、CA199、ProGRP 均正常范围。
胸部 CT(2020-5-19)右上肺肿块,内部有低密度坏死区,其余肺野未见异常。
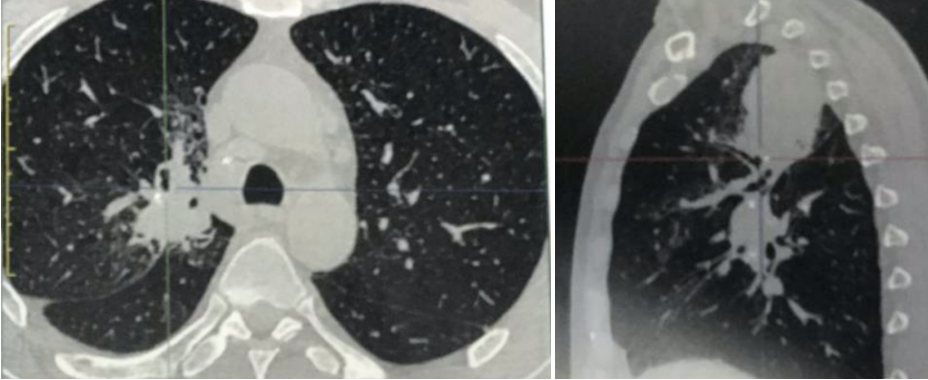
图 2:2020-3-10 的胸部 CT 显示右上叶内带肿块

图 3:2020-5-19 胸部 CT 显示右上肺病灶增大
3. 入院后治疗:
患者入院后予以美罗培南联合米卡芬净抗感染,但体温每日均发热(多以夜间为主),体温最高达 39.1℃。
第五天给予口服塞来昔布后,患者体温恢复正常 2 天,后因患者服用此药后出汗多,患者拒绝服用后停塞来昔布。结果停塞来昔布第二天再次发热。后因患者病情较重,自动出院。
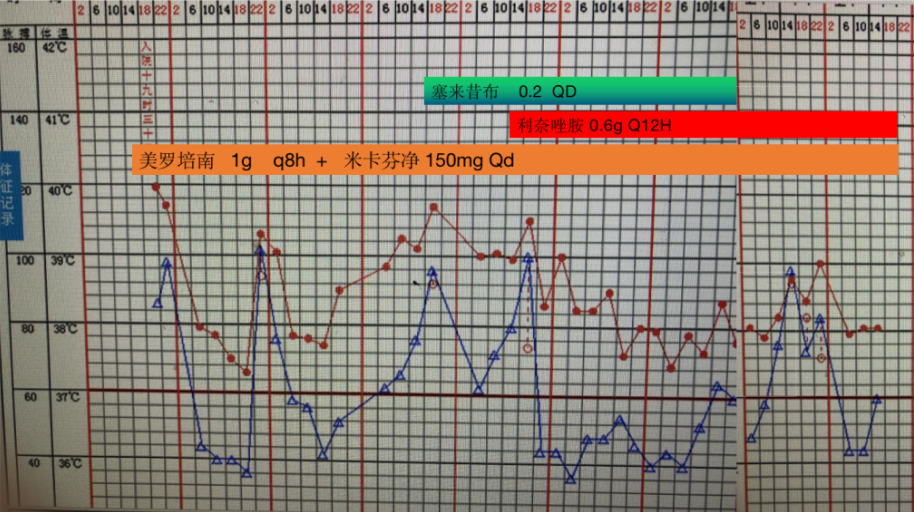
图 4 患者的体温表
4.病例分析:
本患者长期发热,且多以夜间高热为主,经过各种影像(包括 PET)和实验室检查(血尿培养),除肺部肿块以外,未找到其他可疑的感染灶。至于肺部影像上除了癌肿以外,也没有其他叶段的病灶。痰培养虽然有培养出过肺炎克雷伯菌,但是根据药敏用药治疗也未见好转。
本患者已有多家医院多次长时间联合广谱抗生素(包括抗真菌药)联合使用,但发热仍持续,因此不能局限于感染性发热。而发热多以单峰热为主,需要警惕肿瘤热的可能。由于我院没有萘普生,加上患者既往有胃病,因此我们选择对胃部刺激小的 COX-2 抑制剂-塞来昔布控制肿瘤热。从治疗反应也可以验证肿瘤热的诊断。
5. 最终诊断:肿瘤热
肿瘤热的形成机制是什么?
肿瘤热,故名思意是肿瘤自身原因(肿瘤释放致热原、肿瘤引发骨髓坏死)导致的发热。其产生机制比较复杂,简单地说有两个主要机制。
肿瘤热是由肿瘤细胞本身产生内源性致热因子 , 肿瘤迅速生长 , 瘤组织相对缺血、缺氧引起瘤组织坏死 , 释放肿瘤坏死因子(TNF),TNF 是一种主要由单核-巨噬细胞系统细胞分泌的多活性蛋白质,可分 TNF-α 和 TNF-β,两者均有致热性,而 TNF 可能通过 PGE2 而致热,且 TNF 能诱导 IL-1,IL-6 的产生,TNF、IL-1 和 IL-6 均为内源性致热原,这些细胞因子激活下丘脑的视前核,通过诱导前列腺素 E2(PGE2)提高了体温调定点从而引起发热。而这些细胞因子又与肿瘤患者恶液质、疾病进展和对治疗反应差密切相关。
其次,肿瘤热的产生还是肿瘤坏死有关。一方面肿瘤内部的坏死组织释放出 TNF 和其他致热原,另一方面某些恶性肿瘤患者会引起骨髓坏死,从而导致破坏细胞内释放出的细胞因子和毒素。另外部分脑转移的肿瘤可直接破坏脑组织并激活磷酸脂 A2 引起发热。
肿瘤热如何诊断?
肿瘤患者诊断肿瘤热需要比较慎重,通常需要排除感染、药物热及其他原因才能诊断。当然重点还是与感染性发热相鉴别。
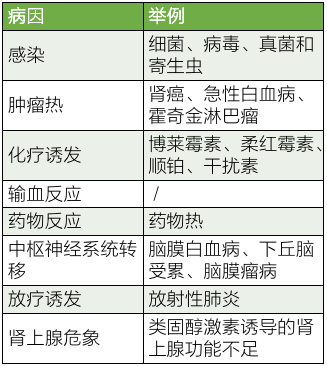
表 1 肿瘤患者发热需要考虑的病因
肿瘤热的诊断是排除性诊断和经验性治疗相结合的诊断。首先必须排除感染性疾病和治疗(包括药物和放疗)反应和药物热;其次通常需要充分的抗感染治疗无效的情况下才能考虑;第三,经验性地应用非甾体消炎药(首选奈普生)后体温恢复正常。
肿瘤热诊断标准:
1. 体温至少每天有一次超过 37.8 摄氏度;
2. 发热持续超过 2 周;
3. 缺少感染的证据:A 体格检查,B 实验室检查(包括痰涂片和痰培养、血尿粪培养、骨髓培养、脑脊液培养)阴性,C 影像学未发现感染病灶;
4. 发热缺少过敏机制,如药物反应、输液反应、化疗药物反应;
5. 经验性充分抗感染 7 天没有治疗应答;
6. 持续服用萘普生后体温可以完全正常。
肿瘤热的诊断流程:
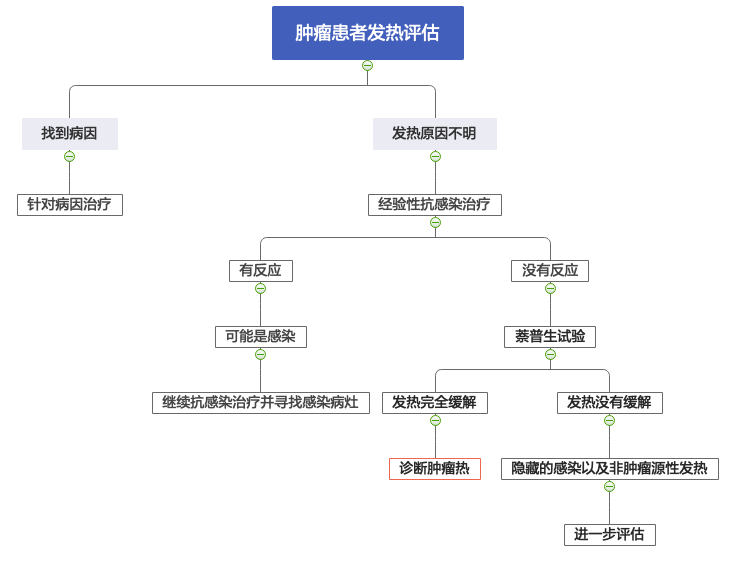
肿瘤热如何从临床上判断?
什么情况下需要警惕肿瘤热呢?当然是充分寻找感染病灶和感染微生物未果,且已经充分抗感染的情况下患者仍持续发热,需要警惕肿瘤热。我们也可以从体温单上去寻找线索。
肿瘤热发热通常是单峰热(72% 患者),即一天只有一次发热,最经常出现的时间分别是上午 9 点和下午 5 点(分别 42% 和 37% 的患者);另外 28% 的患者会出现双峰热,即一天有两次发热。
虽然从发热的峰值来看,肿瘤热很难与感染性发热鉴别(两者的中位数分别是 39℃ 和 38.7℃),但是我们仍然可以从脉率的变化和发热的类型进行区分。一般来说,肿瘤热的脉率变化与体温关系密切,也就是只有在发热期间脉率会增快,而感染性发热时的脉率则不限于体温的变化。第二点是热型,肿瘤热几乎都是间歇热,也就是发热一段时间后体温自行恢复正常,但之后肿瘤未得到有效治疗的情况后又会再次发热;感染性发热出现间歇热的比例只有 1/3,另外 2/3 为持续性发热。
我们还可以结合治疗反应来判断肿瘤热,上面肿瘤热诊断标准中最后一条是「持续服用萘普生后体温可以完全正常」。由于肿瘤是肿瘤细胞产生的致热原,而萘普生阻断致热原,自然体温就恢复正常。但是,如果是感染引起的发热,即使使用萘普生可能短时间内会让体温下降,但只要药物 1-2 个半衰期后,体温会再次增高。有些患者甚至对于非甾体消炎药反应差,需要使用糖皮质激素才能让体温下降。
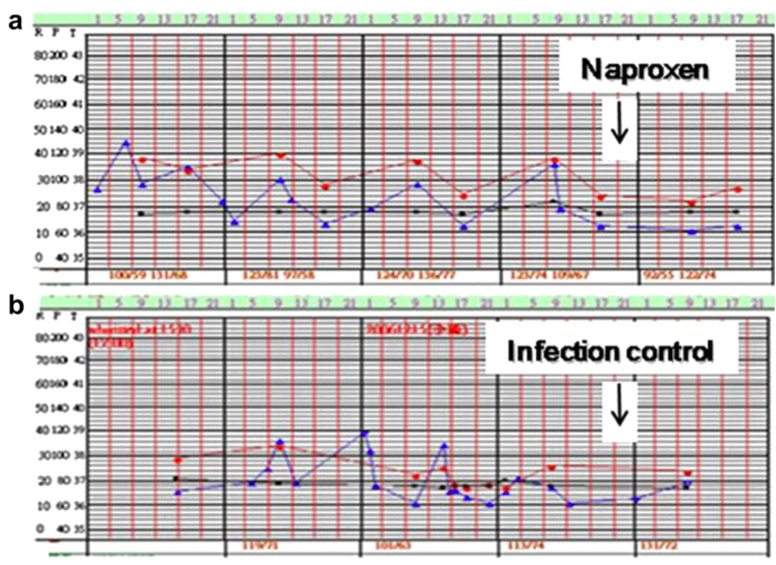
图 5 肿瘤热和感染性发热的体温变化:(a) 肿瘤热在使用萘普生后体温恢复正常,注意肿瘤热的最高体温点多 在每天中午出现;(b) 感染性发热则是持续性发热,体温在感染控制后正常。
肿瘤热的治疗
肿瘤热的治疗包括病因治疗和对症治疗,病因治疗是针对原发肿瘤进行手术、化疗、放疗、靶向治疗等方式杀死肿瘤细胞。
肿瘤热的对症治疗则是采取非甾体抗炎药,萘普生、布洛芬和 COX-2 抑制剂均有效,但萘普生起效最快,因此是首选。但是非甾体抗炎药由于其副作用,对于有上消化道疾病和肝肾功能不全者使用要警惕。
糖皮质激素也可以作为缓解症状的替代方案,但效果不如非甾体抗炎药,且也需要注意不良反应。
作者:沈凌
编辑:飞腾
投稿:xiangfeiteng@dxy.cn
题图:站酷海洛

用药助手专业版会员免费体验机会来了!
用药助手专业版由专业医生、药师辅助研发,提供 6 万 + 药品信息、13000+ 临床指南查询服务,保障临床用药安全;此外,还有十余个专业功能辅助医生临床决策流程。
「疾病诊断」、「临床路径」为患者入院后提供标准诊疗流程和治疗方案;
「医学计算」、「医学检验」帮助医生全面解读患者检验结果;
「相互作用」、「配伍禁忌」、「感染用药」、「药物总论」为药物、手术治疗保驾护航;
「患者教育」依托丁香园长期建立的庞大的专业知识库,构建坚实医患信任关系。
