近年来,慢性阻塞性肺疾病(慢阻肺,COPD)已成为与高血压、糖尿病比肩的重要慢性疾病。因此,无论对于医生还是病人来说,在慢阻肺的稳定期,规律、正确地使用药物,进行正确的健康管理,从而减少病情加重,就显得非常重要。
一、评估疾病模式和严重程度
慢性阻塞性肺疾病全球倡议组织 (GOLD) 已提出了一个慢阻肺严重程度分类系统。该系统根据症状的严重程度和频率以及患者急性加重和住院的风险来确定疾病严重程度,可用于指导稳定期慢阻肺患者的治疗。
GOLD 系统根据以下特征,将患者分为 A、B、C 和 D 的其中一类:
使用经过验证的工具评估症状,如改良英国医学研究理事会 (modified Medical Research Council, mMRC) 呼吸困难评分,或慢阻肺评估测试 (COPD Assessment Test, CAT)。
急性加重风险,根据患者在过去 1 年中的急性加重病史;2 次或以上急性加重且有 1 次或以上住院提示未来风险较高。
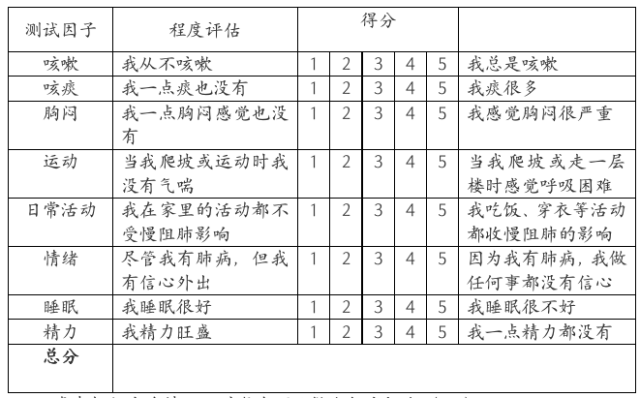
表 1 慢性阻塞性肺病评估测试(COPD Assessment TestTM,CAT)

表 2 呼吸困难指数(mMRC)分级
A 组:症状轻微 (即 mMRC 分级<2 级却 CAT 评分<10) 且急性加重风险低 (即每年急性加重 0-1 次) ;
B 组:症状更严重 (即 mMRC 分级 ≥ 2 级或 CAT 评分 ≥ 10 分),但急性加重既往史显示急性加重风险低 (即每年急性加重 0-1 次) ;
C 组:日常生活中症状轻微 (即 mMRC 0-1 级或 CAT 评分<10 分),但过去 1 年的急性加重病史导致急性加重风险高 (即急性加重 ≥ 2 次/年,并且有 1 次或多次急性加重导致住院) ;
D 组:症状负荷较重 (即 mMRC 分级 ≥ 2 级,或 CAT 评分 ≥ 10 分) 且急性加重风险高 (即急性加重 ≥ 2 次/年,且有 1 次或多次急性加重导致住院) 。
(要注意的是:虽然 FEV1 渐降的幅度与慢阻肺急性加重的风险呈负相关,但对个体患者而言,FEV1 作为单一指标并不能预测急性加重风险。因此,ABCD 评估分类中不再包括 FEV1。)
二、起始药物治疗
根据患者的症状和急性加重风险来进行个体化评估,制定相应的起始药物治疗方案。
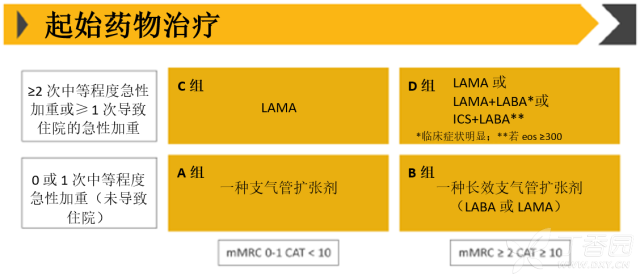
图 1 不同分级下的起始药物治疗
(一)对于 A 类患者。可按需使用短效 β 受体激动剂(SABA)或短效抗胆碱能药物(SAMA)以缓解或预防症状;如果单药疗效不足,可联用 SABA-SAMA。
(二)对于 B 类患者。推荐规律使用长效吸入性支气管扩张剂。在临床实践中,倾向于使用长效吸入性毒蕈碱拮抗剂 (LAMA,又称为长效抗胆碱能药),而非 1 日 2 次的长效 β 受体激动剂 (LABA)。然而,根据患者症状和潜在药物不良反应,1 日 1 次的 LABA 也不失为合理的替代。如果单用长效支气管扩张剂未能控制症状,推荐加用另一种选自其他类别的长效支气管扩张剂 (Grade 1B)。
(三)对于 C 类患者。由于 LAMA 可降低急性加重发生率,我们建议规律予以 LAMA 治疗,而非 LABA(Grade 2B)。备选疗法包括 LAMA 与 LABA 联用,或 LABA 与吸入性糖皮质激素 (ICS) 联用。
(四)对于 D 类患者。推荐 LAMA 联合 LABA 的规律治疗,而非单用长效支气管扩张剂或 LABA 联合 ICS(Grade 1B)。可能的例外情况为临床表现或检查结果提示哮喘-COPD 重叠的患者;对于这些患者,可能更优选 LABA-ICS 联用。对于接受 LABA-LAMA 联用或 LABA-ICS 联用后仍有症状或复发急性加重的患者,建议 3 种药物联合治疗 (LABA-LAMA-ICS)(Grade 2B)。
三、管理循环
在经过了上述的治疗以后,应该重新评估患者治疗目标,在评估患者的起始治疗反应以后,调整药物治疗,如下图所示:
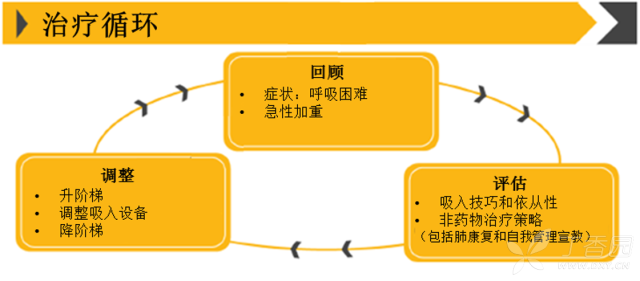
图 2 治疗循环
四、随访期药物治疗
和初始治疗的 ABCD 不同,随访期药物治疗,一般按照下图进行:如果需要改善呼吸困难,参照左侧的治疗药物进行调整;如果需要预防急性加重,查找右侧进行。
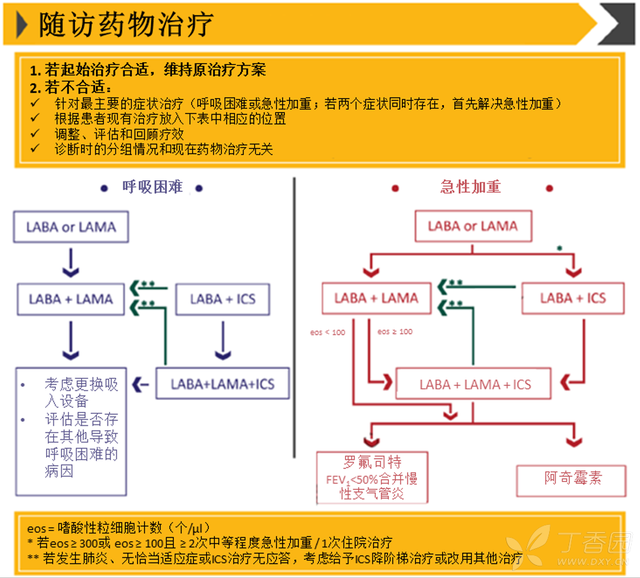
图 3 随访药物治疗
治疗目标不单是改善呼吸困难,同时也希望减少急性加重。这其中明确指出了嗜酸性粒细胞作为生物标志物的使用以及含有 ICS 的联合治疗方案,对于预防慢阻肺急性加重的临床获益。
参考文献:
1. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease: 2019 Report. www.goldcopd.org (Accessed on February 04, 2019).
2. COPD Assessment Test (CAT). http://www.catestonline.org (Accessed on October 23, 2012).
3. Jones PW, Harding G, Berry P, et al. Development and first validation of the COPD Assessment Test. Eur Respir J 2009; 34:648.
4. Cooper CB, Tashkin DP. Recent developments in inhaled therapy in stable chronic obstructive pulmonary disease. BMJ 2005; 330:640.
5. Sin DD, McAlister FA, Man SF, Anthonisen NR. Contemporary management of chronic obstructive pulmonary disease: scientific review. JAMA 2003; 290:2301.
6. Man SF, McAlister FA, Anthonisen NR, Sin DD. Contemporary management of chronic obstructive pulmonary disease: clinical applications. JAMA 2003; 290:2313.
7. Ferguson GT, Cherniack RM. Management of chronic obstructive pulmonary disease. N Engl J Med 1993; 328:1017.
8. Hanania NA, Celli BR, Donohue JF, Martin UJ. Bronchodilator reversibility in COPD. Chest 2011; 140:1055.
9. Qaseem A, Wilt TJ, Weinberger SE, et al. Diagnosis and management of stable chronic obstructive pulmonary disease: a clinical practice guideline update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society. Ann Intern Med 2011; 155:179.
10. van Noord JA, Aumann JL, Janssens E, et al. Effects of tiotropium with and without formoterol on airflow obstruction and resting hyperinflation in patients with COPD. Chest 2006; 129:509.
11. Casaburi R, Mahler DA, Jones PW, et al. A long-term evaluation of once-daily inhaled tiotropium in chronic obstructive pulmonary disease. Eur Respir J 2002; 19:217.
12. Vincken W, van Noord JA, Greefhorst AP, et al. Improved health outcomes in patients with COPD during 1 yr's treatment with tiotropium. Eur Respir J 2002; 19:209.
13. Dusser D, Bravo ML, Iacono P. The effect of tiotropium on exacerbations and airflow in patients with COPD. Eur Respir J 2006; 27:547.
14. Casaburi R, Briggs DD Jr, Donohue JF, et al. The spirometric efficacy of once-daily dosing with tiotropium in stable COPD: a 13-week multicenter trial. The US Tiotropium Study Group. Chest 2000; 118:1294.
15. Donohue JF, van Noord JA, Bateman ED, et al. A 6-month, placebo-controlled study comparing lung function and health status changes in COPD patients treated with tiotropium or salmeterol. Chest 2002; 122:47.
16. Niewoehner DE, Rice K, Cote C, et al. Prevention of exacerbations of chronic obstructive pulmonary disease with tiotropium, a once-daily inhaled anticholinergic bronchodilator: a randomized trial. Ann Intern Med 2005; 143:317.
