胸腔积液系指胸膜腔内液体形成过快或吸收过缓,病因较多,不同病因处理方法各异,因此明确胸腔积液的病因对于治疗方案的制定至关重要。为此,《中华结核和呼吸杂志》于 2022 年 11 月发布了《胸腔积液诊断的中国专家共识》,让我们看看其中的推荐意见。
一胸腔积液的评估
不同病因和积液量所致的临床症状具有差异性,因 X 线胸片一般能检测到 200 mL 以上的胸腔积液,超声检查可以识别仅 3~5 mL 的液体,对于 > 100 mL 的胸腔积液超声检查的敏感度可达 100.0%,同时可测量胸腔积液深度。因此在怀疑有胸腔积液的患者中,共识推荐行胸部 CT 和(或)胸腔超声检查明确有无胸腔积液。
二胸腔积液的检测
除有明显心力衰竭的患者外,对所有不明原因的胸腔积液患者都应进行诊断性胸腔穿刺。
胸腔穿刺术:
(1) 因超声定位能降低操作风险,共识推荐在超声引导下行胸腔穿刺。
(2) 采集的胸腔积液至少检测胸腔积液总蛋白、乳酸脱氢酶(LDH)、腺苷脱氢酶(ADA)、细胞分类计数和细胞病理。
(3) 胸腔积液肿瘤标志物升高,建议针对恶性胸腔积液(MPE)进一步确诊。肺腺癌相关 MPE 中癌胚抗原(CEA)的诊断敏感度和特异度最高。小细胞肺癌伴 MPE 中神经元特异性烯醇化酶(neuron specific enolase,NSE)明显升高。
(4) 恶 性 胸 腔 积 液(malignant pleural effusion,MPE)中的 LDH 显著升高,当 LDH > 1 500 U/L 时,预示着恶性程度较高和预后较差。
(5) 葡萄糖:正常生理情况下,胸腔积液中葡萄糖水平通常同血液中水平一致。类风湿关节炎和脓胸是胸腔积液中葡萄糖水平明显降低( < 1.6 mmol/L)的最常见原因。
(6) 细胞分类计数:中性粒细胞增多常见于急性疾病,例如肺炎旁胸腔积液、脓胸和肺栓塞;以淋巴细胞为主的胸腔积液,在结核、充血性心力衰竭和恶性肿瘤中则更常见,当淋巴细胞占比 > 50% 时,胸腔积液多为恶性肿瘤和结核所致。但需要注意的是,如果患者以前接受过抗生素治疗,渗出液也可能富含淋巴细胞。
(7) 胸腔积液 ADA > 40 U/L 提示结核性胸腔积液(TPE)的可能性大,建议针对 TPE 作进一步的检查。条件允许时,建议行胸腔积液或外周血 IGRA 检测,起补充或辅助性诊断的作用,但不建议常规以 IGRA 取代其他检测试验对 TPE 进行辅助诊断。另外胸腔积液 IFN-γ、IL-27 等诊断 TPE 特异度高,条件允许时建议行相关检测辅助诊断 TPE。
胸腔积液外观:绝大多数患者的胸腔积液为浆液性或淡血性。根据胸腔积液的外观可大致判断可能的病因如表 1。
表1. 胸腔积液外观及可能病因

胸腔积液性质:
(1) 建议用 Light 标准来区分渗出液和漏出液:
① 积液中总蛋白与血清总蛋白浓度的比值 > 0.5;
② 积液中 LDH 与血清 LDH 浓度比值 > 0.6;
③ 积液中 LDH 大于血清 LDH 正常值上限的 2/3。
只要满足三个条件中任意一个为渗出液,否则为漏出液。
(2) 部分漏出液经 Light 标准可能被误判为渗出液,这类患者大部分是因为利尿剂的治疗。如果存在引起漏出液的疾病如心力衰竭,而胸腔积液判断为渗出液,建议检测胸腔积液 N 末端脑钠肽前体(以 1500 ng/L 为阈值)或血清-胸腔积液白蛋白梯度(> 12 g/L 常提示为漏出液)协助判断。
(3) 胸腔积液的影像诊断:
① 建议采用增强 CT 协助判断胸腔积液的病因。
② 如果患者对增强 CT 造影剂过敏,建议酌情安排胸部 MRI 辅助诊断,但不建议常规以胸部 MRI 替代胸部增强 CT。
③ PET/CT 判断疑为恶性疾病的患者要考虑假阳性可能,建议进一步通过细胞或组织病理学确诊。
胸腔积液的侵入检查:
(1) 针对胸腔积液样本检测未能明确病因的患者,推荐行胸膜活检,CT 或超声引导下胸膜活检准确性更高。
(2) 若仍未明确病因,建议行胸腔镜检查。
(3) 胸腔镜下胸膜冷冻活检取材的样本更大、更深,但目前缺乏充分依据证明该技术能提高诊断率。
(4) 对于影像学提示有肺不张伴或不伴肺部肿块、或有咯血史、异物吸入等情况的胸腔积液,建议酌情行支气管镜检查。
三胸腔积液常见病因
渗出液和漏出液可能的病因如表 2。
表 2. 胸腔积液常见病因 (点开放大看)
(点开放大看)
(1) MPE:在胸腔积液和(或)胸膜组织中查见恶性细胞是确诊 MPE 的金标准。两次或多次送检胸腔积液细胞病理学可提高恶性疾病诊断阳性率,且一次的送检积液量推荐 >75 mL。若胸腔积液细胞病理显示为异型细胞、可疑恶性或恶性细胞,建议获取更多样本或通过免疫细胞化学协助确诊及分型。对非小细胞肺癌合并 MPE,可采用 MPE 细胞块或 MPE 上清液行肿瘤基因检测。
胸腔积液细胞病理学诊断间皮瘤敏感度非常低(6.0%),对腺癌敏感度高(79.0%)。
(2) TPE:在胸腔积液或胸膜活检组织标本中通过显微镜和(或)培养发现结核分枝杆菌可确诊 TPE。因胸腔积液抗酸染色和固体培养基培养结核分枝杆菌的阳性率低,建议用液体培养基进行培养以提高阳性率。分子诊断(核酸扩增或 Xpert MTB/RIF)诊断 TPE 特异度高,推荐在疑诊 TPE 时检测。
疑诊 TPE 而胸腔积液检查未能确诊者,推荐行胸部 CT 或超声引导下胸膜活检或胸腔镜获取胸膜组织行抗酸染色、结核分枝杆菌核酸扩增和培养。
(3) 肺炎旁胸腔积液(PPE):PPE 常继发于细菌性肺炎、肺脓肿或支气管扩张症合并感染,在提示感染的情况下,必须进行胸腔穿刺并送检病原培养以协助明确诊断。
推荐检测胸腔积液 C 反应蛋白来鉴别非复杂性 PPE 和复杂性 PPE,当积液 C 反应蛋白 >100 mg/L 提示复杂性 PPE,建议行胸腔引流。建议将胸腔积液接种到血液培养瓶中或将超声引导下胸膜活检的标本进行培养,可提高培养阳性率。
四当胸腔积液病因未明
(1) 如果胸腔积液不能用常见病因解释,建议综合分析患者的病史、临床表现、积液特征和活检病理结果等以排查少见或罕见病因。如成年女性患者,胸腔积液病因不能用常见病因解释,应注意进行子宫及附件检查,以免漏诊 Meigs 综合征。
(2) 临床疑诊乳糜胸或假性乳糜胸,推荐检测胸腔积液中是否存在乳糜微粒或胆固醇晶体,并检测胸腔积液甘油三酯和胆固醇水平。
乳糜胸的积液里存在乳糜微粒,甘油三酯水平 > 1.24 mmol/L;若甘油三酯水平 < 0.56 mmol/L, 则可以排除乳糜胸。假性乳糜胸是指积液里存在胆固醇晶体但没有乳糜微粒,胆 固 醇 水 平 > 5.18 mmol/L,与甘油三酯水平无关。
(3) 胸腔积液可能是多种病因共同作用的结果,对重症患者伴胸腔积液,建议排查心力衰竭、低蛋白血症、胸腔感染等因素。
(4) 对于经胸腔镜胸膜活检仍未明确病因的胸腔积液患者,建议密切随访至少 2 年以排除恶性疾病。
(5) 指南提出了胸腔积液病因诊断流程图,如图 1。
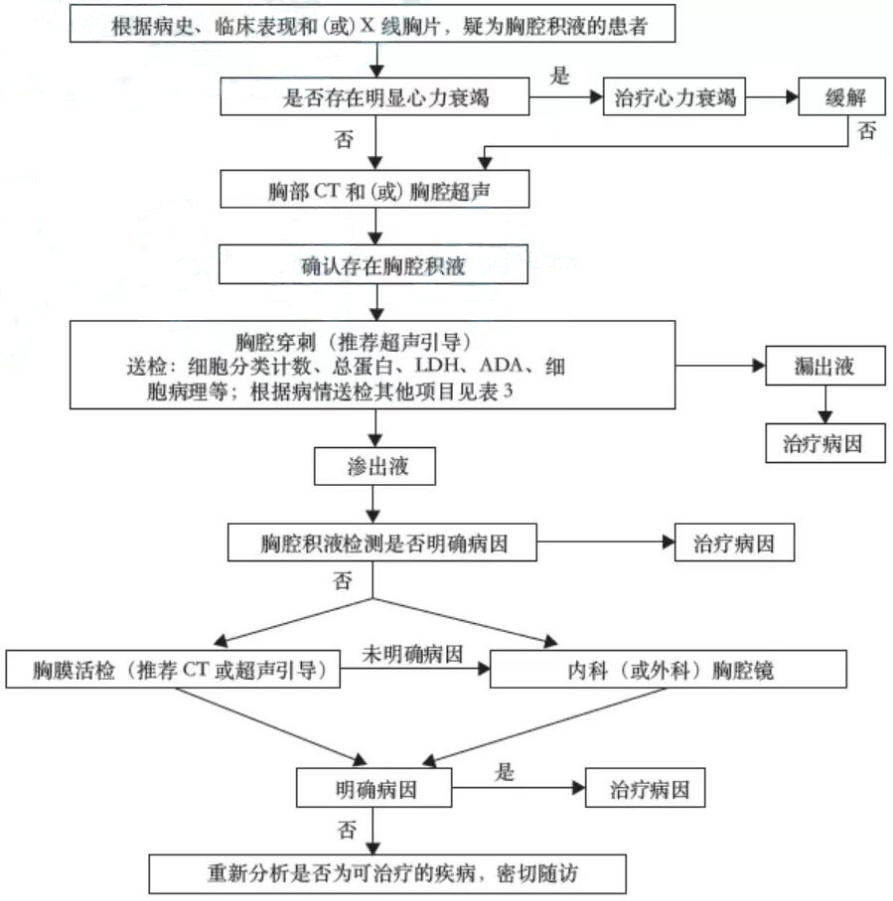 图 1. 胸腔积液诊断流程图
图 1. 胸腔积液诊断流程图
排版:超超
图表来源:参考文献
题图:站酷海洛
参考文献:
