咳嗽是呼吸科病人最常见的主诉,咳嗽的烦恼很多,有时候剧烈咳嗽会引起咽痛、头痛,肚子痛,还有的女性会出现尿失禁。于是有不少人特意屏住呼吸让自己不咳嗽,但有时候可千万别忍着,否则麻烦就大了。
15 岁住宿生屏息止咳,突发胸痛!
1. 病例简介
小李是 15 岁的高中学生,既往有哮喘病史,未正规治疗,几天前开始出现咳嗽,特别是夜里。
作为住宿生的他害怕夜间咳嗽影响同学的休息,因此刻意忍住不咳,但就诊的前一晚,在用力屏住呼吸止咳的他突然感到胸部上方中间地带一阵疼痛,难过的他一夜没能入睡。一早疼痛感还没消失,于是给妈妈打电话,妈妈立刻接他来到了杭州市一。
胸部 CT 检查显示患者的纵隔内见到多发气体密度影,从颈根部到右心房上方,这就是临床上相对少见的纵隔气肿。
纵隔气肿的原因有很多,多为外伤所致的气管或者食管破裂,或者食管异物刺破食管、瓦萨瓦动作、大喊所致。
2. 病例分析
上述病例的可能病因是:
该哮喘患者在没有药物治疗的情况下,气道高反应性导致咳嗽频繁而剧烈,在咳嗽状态下,胸腔内压力会急剧增高,并以极快的速度从声门排出。
用屏气和意志来刻意控制咳嗽通常是使声门紧闭(这就是常说的瓦萨瓦动作),这样压力会滞留在气道内,如果连续屏气会导致气道压力在短时间内达到高值,就类似于自行车轮胎打过饱后,再多一点就会爆胎。这个时候远端气道的过度膨胀会导致肺泡继发性破裂。由于压力差别,在肺间质内的气体会以向中心方向,从肺游离到纵隔。
查阅文献有不少哮喘患者出现纵隔气肿,甚至皮下气肿和椎体前气肿,
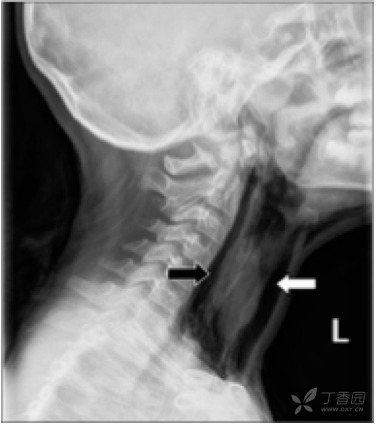
图 1 九岁女孩,患哮喘及流感,出现颈椎前气肿和严重的皮下气肿。
纵隔气肿通常是良性病变,而且是自限性的,可以不用特殊治疗,治疗原发病、休息、吸氧是主要的治疗方法。吸入高浓度氧有助于纵隔气肿的吸收。
不敢咳嗽,支气管里夹出「树枝」
1. 病史介绍
17 岁男孩小陈,既往体健,无特殊病史。因「发热伴咳嗽咳痰 7 天」入院。7 天前无明显诱因下出现发热伴咳嗽咳痰,咳黄白色浓痰,体温 39.2℃,伴咽痛、头痛、四肢乏力,无胸痛胸闷、气急。
患者自服头孢菌素后未见明显好转,4 天前至我院门诊查血常规「WBC 5.6×109/L,中性比例 76%,CRP 32 mg/L」。予头孢美唑抗感染治疗 2 天,体温高峰下降至 38℃,咳嗽咳痰较前无明显缓解。入院前 2 天患者体温再次上升至 39℃,至我院予美洛西林舒巴坦针及阿奇霉素抗感染治疗,体温仍有反复,胸片示左下肺感染性病变,拟「社区获得行肺炎」收治入院。
体格检查:体温 39.0℃, 脉搏 128 次/分,呼吸 22 次/分,血压 114/62 mmHg;神清,口唇无紫绀,气管居中,左下肺叩诊浊音,余肺叩诊清音;左下肺呼吸音消失,未及明显干湿罗音。心律齐,各瓣膜区未闻及明显杂音。腹平软,无压痛及反跳痛,肝脾肋下未触及。
辅助检查:血常规:白细胞:5.6×10^9/L, 中性粒:79.1%;CRP:85 mg/L;血气分析(吸氧)酸碱度 7.454,二氧化碳分压 34.7 mmHg, 氧分压 129.0 mmHg;降钙素原 0.12 ng/mL;D-二聚体 2350.0 μg/L;血沉 17 mm/h;痰液 肺炎支原体 DNA 阳性 (1.88×10^7);心电图提示窦性心动过速。
2. 治疗方案
入院后予哌拉西林舒巴坦钠针 5 g BID 联合阿奇霉素针 0.5 g 抗感染,但患者仍持续发热,行肺部 CT 显示左下肺密实影,支气管充气征阴性。
予气管镜检查,发现气管腔内大量非常粘稠的分泌物,吸取表面的分泌物后见左下叶各段气管内痰栓将气管塞的非常密实,加大吸引力量仍无法吸除,最后只好用活检钳钳夹出了痰栓,这些痰栓取出后呈现出了支气管的形状。之后又进行了两次气管镜检查,分次在管腔内取出残留的痰栓。
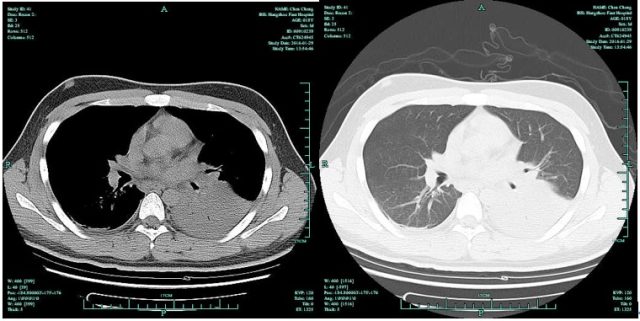
图 2 胸部 CT 左下肺大片实变影,支气管充气征消失。
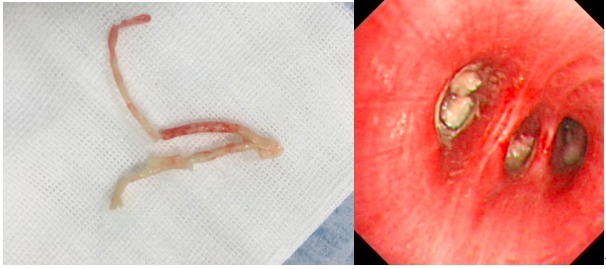
图 3 气管镜下见管腔粘膜正常,管腔内填塞了粘稠的物质,取出后可见支气管管型。
3. 病例讨论
塑型性支气管炎(plastic bronchitis,简称 PB)是一种罕见的肺部综合征,其特点是支气管分泌物(也称这内生性异物)形成支气管管形,局部或广泛性堵塞支气管, 导致肺部分或全部通气功能障碍的临床病理异常综合征。
最早记载 PB 的记录是公元 2 世纪时古希腊罗马时代的医生盖伦,他当时认为病人「咯出动脉和静脉」,之后长达 1500 年对本病的认识一直停留于此,直到意大利解剖学家 Morgagni 猜测咯出的管状物其实是浓稠的支气管黏液,这才使本病的错误认识得到纠正。
(1)PB 病因
产生 PB 的原因很多:包括吸入有害气体(氮芥、硫酸)、淋巴管疾病导致淋巴液回流障碍、感染和纤毛功能障碍。PB 与某些支气管肺疾病相关,特别是囊性纤维化、变态反应性支气管肺曲霉病、支气管哮喘等;还和先天性心脏病以及先心病手术方式(Fontan 术)有关。
(2)PB 病理表现
PB 的病理主要表现是:纤维素伴大量炎性细胞浸润,也伴有大量嗜酸细胞,提示支气管塑型的形成与变态反应有关。有报道发现塑型支气管栓富含脂肪,且支气管镜检查发现从管腔内有富含甘油三酯的白色液体,给予肠外低脂营养后发现管型形成减少;最后通过予以纵隔淋巴造影术确定胸导管的引流到病变部位。
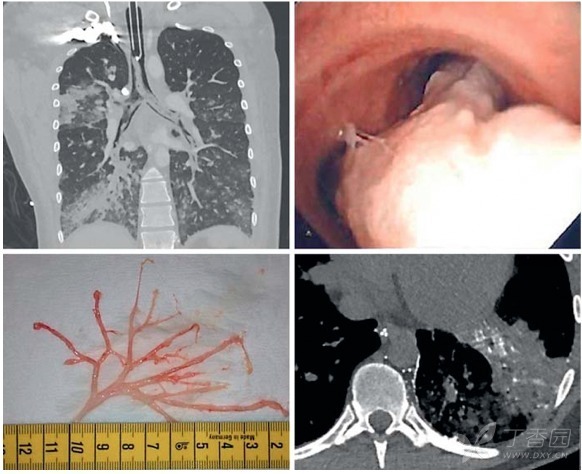
图 4 文献报道一例 PB,可见管腔内大量白色管型,淋巴管造影见左下肺有造影剂渗漏。
(3)PB 发病机制
关于本病的发病机制尚未完全清除,但推测有多种因素参与。首先由于本病容易出现在气道结构破坏的疾病,如支气管扩张和囊性纤维化,因此认为纤毛功能受损是主要原因,而感染后黏液过于粘稠,加之排痰无力或者排痰被抑制加速 PB 的形成。
随着先心病手术的增多,近年来术后患者出现 PB 的报道开始增多,研究发现这与术后导致手术创伤而改变胸腔内的血流动力学,继而干扰了淋巴液引流,促使支气管内淋巴的渗漏从而形成管型。
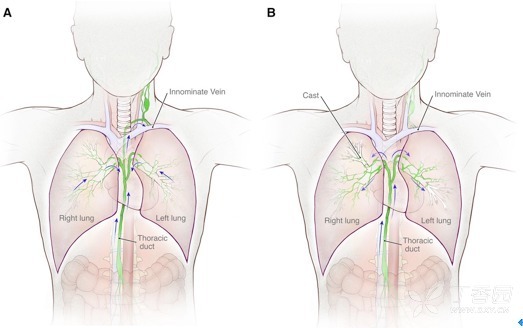
图 5 A 正常情况下肺内的淋巴液向心性流入纵隔的胸导管;B 发病情况下胸导管的淋巴液逆流进入肺内
(4)PB 分型
本病的分类主要根据管型的成份,分成 I 型管型内含有炎症细胞,II 型管型特征是无细胞管型。
I 型 PB 主要见于严重哮喘、ABPA、囊性纤维化、支气管扩张和其他支气管感染、吸入化学物质,通常表现起病急伴有呼吸衰竭。
II 型 PB 主要见于先天性心脏病的修复术后,管型成份主要是纤维素,起病较为隐匿也容易复发。
塑形性支气管炎发生在儿童的情况较之成人多,其中感染是最主要的原因。
(5)PB 临床表现
PB 的临床表现包括咳嗽、喘息、呼吸困难,以及特征性的排出有分支的支气管管型。因此当出现有以下表现者, 应考虑到本病可能:
短时间内出现较严重的呼吸道梗阻、通气功能障碍、顽固性低氧者;
经气管插管呼吸机常规通气方式强化护理吸痰不能改善通气者;
咳嗽或吸痰时见咳出或吸出痰栓样碎片或条索样物者。
诊断 PB 主要依赖于支气管镜检查,不过胸部 CT 有助于提示本病,其表现有:
通常情况下肺炎的病例会有支气管充气征,但 PB 由于管腔堵塞,支气管充气征会消失;
三维立体 CT 成像会在气管支气管腔内看到条状物。
(6)PB 治疗
PB 的治疗包括物理和药物治疗,物理治疗又包括支气管镜下治疗和排痰,通过气管镜取出内生性异物是对本病最主要的治疗方法, 同时通过气道冲洗、排出异物以及刺激咳嗽将深部异物排向较大气道, 从而解除气道梗阻。
体外的高频胸壁振荡法则可以将残留的小块管型排出,教育患者排痰也很重要,可以减少管型的形成。
一些 PB 患者常发生复发,可能与粘液纤毛清除功能下降有关,因此提出采用药物治疗,这包括雾化吸入激素和痰液溶解剂,还有新近提出雾化吸入重组人纤溶酶原激活剂能完全溶解 II 型 PB,对于复发性 PB 是一种有效的治疗手段。
新进的治疗方法有经皮淋巴管栓塞术,通过透视下找到问题的淋巴管,再进行选择性地栓塞术,既可以治疗本病,又能保持中央淋巴液回流的生理功能。
作者:杭州市第一人民医院呼吸科 沈凌
参考文献
[1] Demont P, Fehr T, Geiser T, et al. Bronchial Cast Formation in Plastic Bronchitis[J]. Respiration; international review of thoracic diseases, 2016, 91(4):325.
[2] Itkin M, Mccormack F X, Dori Y. Diagnosis and Treatment of Lymphatic Plastic Bronchitis in Adults Using Advanced Lymphatic Imaging and Percutaneous Embolization[J]. Ann Am Thorac Soc, 2016, 13(10).
